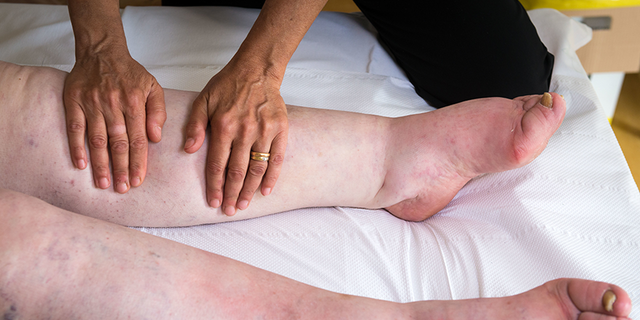
Le lymphœdème se manifeste par la rétention du liquide interstitiel (lymphe) et le gonflement (œdème) des tissus mous environnants, souvent localisé aux extrémités. Il est également appelé obstruction lymphatique.
Le système lymphatique est responsable de l’acheminement du liquide interstitiel du sang vers le conduit thoracique, également connu sous le nom de canal lymphatique gauche, et à nouveau dans la circulation sanguine. Chemin faisant, la lymphe (liquide interstitiel) traverse de nombreux organes lymphoïdes secondaires, tels que les ganglions lymphatiques, où les lymphocytes (un type spécifique de globules blancs) défendent le patient contre les bactéries qui ont été prélevées sur le parcours. Le système lymphatique n’est pas fermé et ne comporte aucun mécanisme centralisé de circulation, contrairement au système cardiovasculaire. Par conséquent, l’acheminement de la lymphe est lent et irrégulier et ne dépend que du péristaltisme (contraction des muscles lisses permettant la progression du contenu le long du tube digestif), de la compression du liquide interstitiel causé par la contraction de muscles squelettiques voisins, et de la pulsation des artères environnantes, ainsi que d’une série de valves le long des canaux lymphatiques qui empêchent à la lymphe de refluer. Cependant, si la pression hydrostatique interne à ces canaux devient trop élevée, par exemple à cause de ganglions enflés ou d’une obstruction du vaisseau par une tumeur, la lymphe peut refluer dans l’espace interstitiel, provoquant ainsi un gonflement des tissus environnants. Une autre cause commune d’un flux atypique de la lymphe est l’absence de contraction musculaire, souvent due à une immobilité.
Le phlébolymphœdème résulte d’une insuffisance aussi bien veineuse que lymphatique. En présence d’hypertension veineuse, l’augmentation du flux lymphatique dépasse la capacité d’acheminement du système lymphatique.
Symptômes du lymphœdème / phlébolymphœdème
Dans le membre concerné :
- Gonflement d’une partie ou de la totalité du membre, y compris les doigts ou les orteils
- Sensation de pesanteur ou de rigidité
- Faiblesse
- Réduction de la souplesse articulaire
- Douleur ou gêne
- Infections récurrentes
- Durcissement, épaississement ou décoloration de la peau
Sur la tête ou dans le cou : accumulation localisée de la lymphe.
N.B. : les symptômes du lymphœdème peuvent se manifester plusieurs années après la lésion du système lymphatique, ou bien plus rapidement en cas de lésion ou d’infection du membre concerné.
Étiologie
Le lymphœdème primaire résulte du développement anormal du système lymphatique, souvent à cause de ganglions ou canaux lymphatiques anormaux ou manquants. Le lymphœdème secondaire est provoqué par une lésion du système lymphatique, plus communément après une dissection des ganglions lymphatiques suite à une chirurgie pour l’élimination d’une tumeur. D’autres causes communes sont les infections, les blessures, les radiations et la présence de tissu cicatriciel suite à des radiations ou à un acte chirurgical.
Aux États-Unis, la cause la plus répandue de lymphœdème est une lésion du système lymphatique suite à une intervention chirurgicale pour soigner un cancer du sein, surtout si elle est suivie de radiothérapie.
Dans le monde, la cause la plus répandue de lymphœdème est une infection parasitaire appelée filariose, qui touche des millions de personnes dans les régions tropicales et subtropicales d’Afrique, d’Asie, dans les zones occidentales du pacifique et dans certaines régions d’Amérique centrale et d’Amérique du sud.
Facteurs de risque
- Chirurgie axillaire et/ou radiothérapie axillaire contre le cancer du sein
- Ablation des ganglions lymphatiques axillaires
- Biopsie des ganglions sentinelles
- Obésité
- Chirurgie locale
- Radiations locales
- Retard de cicatrisation d’une plaie
- Tumeur provoquant une obstruction lymphatique
- Cicatrisation des conduits lymphatiques subclaviers suite à chirurgie ou radiation
Complications
La complication principale, et la plus grave, d’un lymphœdème est une vulnérabilité accrue aux infections du membre concerné. Toute blessure au membre est une potentielle porte ouverte à l’infection. Deux formes communes d’infection sont la cellulite, une inflammation du tissu conjonctif ainsi que des couches dermiques et sous-cutanées de la peau, et la lymphangite, l’inflammation des canaux lymphatiques, autrefois appelée « septicémie ».
Une autre complication est la formation de caillots de sang dans les veines profondes de l’organisme, également connue sous le nom de thrombose veineuse profonde.
Le lymphangio-sarcome, un cancer rare des parties molles qui touche les vaisseaux lymphatiques, peut également dériver de graves cas de lymphœdème chronique.
Études diagnostiques
- Lymphoscintigraphie
- Imagerie par résonance magnétique (IRM)
- Spectroscopie par bio-impédance ou tomographie d’impédance électrique
Traitements et interventions pour le lymphœdème/Phlébolymphœdème
Les précautions suivantes peuvent aider à réduire le risque de développer un lymphœdème chez les patients à risque, et à diminuer les complications chez les patients qui en présentent déjà les symptômes :
- Nettoyer quotidiennement la région touchée, contrôlant les signes d’infection, et appliquer des émollients afin de prévenir la peau sèche et craquelée.
- Bien nettoyer, appliquer des antibiotiques (si prescrits par le médecin) et contrôler la plaie afin de déceler des signes d’infection.
- Porter des gants pour cuisiner ou jardiner afin de réduire les risques de coupure, brûlures et égratignures.
- Utiliser un rasoir électrique pour se raser afin de réduire les risques de coupure et d’irritation cutanée
- Éviter de marcher pieds nus dehors.
- Éviter les vêtements et les bijoux trop serrés qui pourraient comprimer le membre touché.
- Éviter l’application de chaleur au membre concerné, y compris les patchs chauffants, les Jacuzzi ou les bains à vapeur.
- Garder le membre concerné au dessus du cœur dès que possible.
- Éviter de soulever des choses lourdes ou de fatiguer le membre touché.
- Pendant l’activité, contrôler que le membre concerné ne présente aucun changement de dimension, de forme, d’aspect des tissus, de texture, de douleur, de pesanteur ou de dureté.
- Prêter une attention particulière à ce membre pendant les voyages en avion, car la baisse de pression et une position assise prolongée peuvent exacerber les conditions lymphœdémiques existantes. Il est conseillé d’envisager de porter un vêtement de compression pendant le voyage, sauf en cas de plaie ouverte ou d’une mauvaise circulation dans le membre concerné.
- Si possible, éviter les procédures médicales telles que les vaccinations, les prises de sang et la prise de tension sur le membre touché.
- Pour les patients à risque de développer un lymphœdème aux extrémités inférieures, il faut éviter de croiser les jambes en position assise ou de rester assis ou debout pendant de longues périodes. Pour les patients à risque de lymphœdème aux extrémités supérieures, il faut éviter de porter des sacs lourds avec le bras concerné.
On ne guérit pas d’un lymphœdème, cependant il existe des traitements afin de diminuer la gêne et de réduire le gonflement de la région concernée. Différentes formes de traitements compressifs sont disponibles afin de réduire le gonflement et d’empêcher l’épaississement de la peau :
- Dispositifs de compression statique et dynamique, qui procurent une pression graduelle afin d’encourager la circulation de la lymphe de l’extrémité du membre vers le tronc.
- Compression manuelle, une forme de massage également connu sous le nom de drainage lymphatique manuel.
- Exercices légers pour stimuler délicatement les muscles du membre et accroître la circulation lymphatique.
- L’emploi de vêtements compressifs tels que les bas ou les manches pour une compression statique.
Le traitement chirurgical est également utilisé dans les cas extrêmes de lymphœdème afin de soulager la pression en enlevant le tissu et le liquide en excès, mais aucun acte chirurgical ne porte à la guérison.
Source : WoundSource; Lymphedema / Phlebolymphedema; 2018